Chia một lá gan hiến để cứu hai người bệnh nặng
- Huyền thoại về ghép tạng phẫu thuật khối u gan hiếm gặp cho bệnh nhân ở Đà Nẵng
- Ca ghép tạng "vô tiền khoáng hậu" cứu sống 5 người của nam thanh niên chết não
- Thiếu nguồn tạng là rào cản lớn nhất của việc ghép tạng
Người cho gan là một bệnh nhân nam (30 tuổi), bị chết não nằm ở Trung tâm Gây mê hồi sức Bệnh viện Việt Đức, gia đình có nguyện vọng hiến tạng. Bệnh nhân mang nhóm máu O, qua các xét nghiệm lâm sàng đủ điều kiện hiến tạng. Bệnh viện dự kiến ghép cho một bệnh nhân tim, 2 bệnh nhân gan và 2 bệnh nhân thận.
Người nhận gan là bệnh nhân nam 49 tuổi (ở Hà Nội) bị viêm gan B nhưng không được theo dõi thường xuyên và cách đây 2 tháng đã phát hiện ung thư gan trên nền gan xơ. Bệnh nhân này không còn phương pháp điều trị nào hiệu quả ngoài ghép gan.
 |
| Bệnh viện Hữu nghị Việt Đức công bố thành công ca chia gan để ghép lần đầu tiên ở Việt Nam |
PGS.TS Nguyễn Quang Nghĩa, Giám đốc Trung tâm ghép tạng Bệnh viện Việt Đức cho biết, trong khi đang hoàn thiện thủ tục để ghép gan cho bệnh nhân người lớn thì các chuyên gia của bệnh viện nhận được cuộc gọi mời sang Bệnh viện Nhi Trung ương hội chẩn cho trường hợp bé gái 8 tuổi ở Hà Nội Bệnh bị suy gan – hôn mê gan mất bù trên bệnh lý teo đường mật bẩm sinh. Bệnh nhi đã được phẫu thuật, kèm theo rối loạn chuyển hóa đồng, một sự kết hợp giữa 2 bệnh lý hiếm và nặng, cần phải ghép gan cấp cứu.
 |
| Bệnh nhi được chăm sóc đặc biệt, sức khẻ tiến triển tốt |
Bệnh nhi vào viện trong tình trạng suy gan, phải lọc huyết tương liên tục, có biểu hiện hôn mê. Bệnh viện Nhi Trung ương đã có kế hoạch ghép gan từ người hiến sống, tuy nhiên tình trạng bệnh nhi quá nặng, người hiến sống chưa được đánh giá đầy đủ nên sau khi hội chẩn, các bác sĩ của Bệnh viện Việt Đức đã quyết định ghép gan cho cháu.
Nhưng đây là ca ghép có nhiều khó khăn bởi cháu bé rất yếu, cân nặng chỉ có 19kg, có sẹo mổ cũ, rối loạn đông máu rất nặng, chỉ số PELD trong gan lên tới 52 điểm, trong khi ở mức 40 đã có nguy cơ tử vong lên tới 90%.
GS Trần Bình Giang, Giám đốc Bệnh viện Hữu nghị Việt Đức sau khi nghe ý kiến của các chuyên gia và bác sĩ hội chẩn đã chỉ đạo phải quyết tâm phẫu thuật cho cháu bé.
Ngày 9-3-2019, ê kíp ghép tạng của Bệnh viện Hữu nghị Việt Đức tiến hành cùng lúc lấy đa tạng để ghép cho 5 bệnh nhân (1 bệnh nhân ghép tim, 2 bệnh nhân ghép gan, 2 bệnh nhân ghép thận), ngoài ra còn lấy các đoạn mạch máu để gửi vào Ngân hàng mô bảo quản sau này ghép cho các bệnh nhân khác.
Theo PGS.TS Nguyễn Quang Nghĩa, vì người cho chết não nên bị rối loạn chuyển động rất nặng, không chia gan được trong cơ thể mà phải chia ở ngoài. Gan được chia làm 2 phần, phần nhỏ với trọng lượng khoảng 250g để ghép cho bệnh nhi, phần còn lại nặng 900g ghép cho bệnh nhân người lớn. Ca phẫu thuật kéo dài 16 giờ.
Sau 6 ngày ghép gan, cả hai bệnh nhân đều hồi phục, tỉnh táo, các chức năng của gan mới đã hoạt động tốt và hòa hợp với người nhận. Riêng bệnh nhân người lớn bình phục tốt hơn, đã được chuyển từ Phòng Hồi sức tích cực về Trung tâm ghép tạng để theo dõi. Riêng bệnh nhi còn phải theo dõi hồi sức vài ngày về phổi.
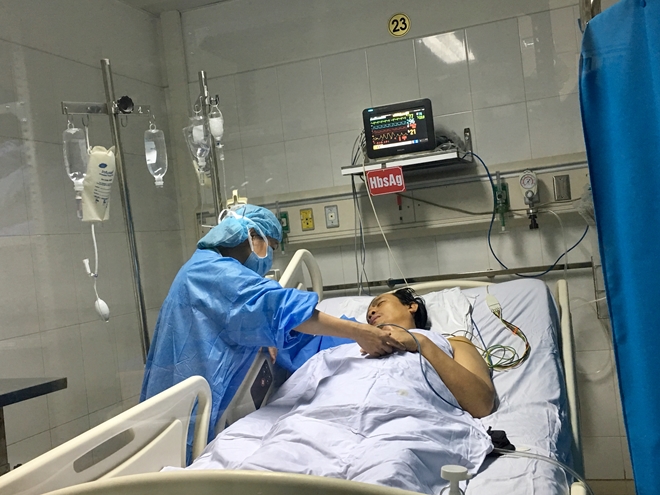 |
| Bệnh nhân nam 49 tuổi bình phục tốt sau 6 ngày ghép gan |
Năm 1988 ca chia gan cho 2 bệnh nhân đầu tiên trên thế giới được thực hiện. Kỹ thuật chia gan để ghép thời kỳ đầu chủ yếu chia trên bàn rửa cho 2 bệnh nhân nhận là người lớn. Về sau khi kỹ thuật ghép gan người hiến sống ra đời thì kỹ thuật chia gan để ghép hiện tại được thống nhất gan chia làm 2 phần: 2-3 cho trẻ em, phần còn lại 4-5-6-7-8 sẽ ghép cho người lớn.
Với kỹ thuật này đã cải thiện đáng kể kết quả xa, cho phép thời gian sống của mảnh ghép tương đương với mô hình ghép toàn bộ từ người chết não hoặt từ người hiến sống. Tuy nhiên, kỹ thuật này rất khó thực hiện với các lý do: không nắm được giải phẫu của gan người hiến trước khi chia; cùng lúc phải thực hiện kỹ thuật ghép gan cho 2 bệnh nhân, đòi hỏi mỗi trung tâm y tế phải có 3 kỹ thuật có thể ghép dược gan và thực hiện trong điều kiện cấp cứu.
Chính vì vậy kỹ thuật chia gan để ghép hiện nay chưa phổ biến trên thế giới. Theo tổng kết đến năm 2016 tại Mỹ là quốc gia ghép gan nhiều nhất thế giới, số ca chia gan để ghép chỉ chiếm 1%, còn tại Châu Âu thì tỷ lệ này là 6%.
GS.TS Trần Bình Giang cho biết, hiện tại bệnh viện đã chủ động trong hầu hết các kỹ thuật ghép gan: ghép toàn bộ từ người cho chết não, ghép gan bán phần từ người cho sống, giảm thể tích gan từ người cho chết não để ghép. Số ca ghép gan của Bệnh viện Việt Đức là 62 trường hợp, chiếm >50% toàn bộ số ghép gan cả nước.
Khó khăn lớn nhất của ghép gan là sự khan hiếm của nguồn tạng, do vậy số lượng ga ghép chỉ thỏa mãn khoảng 10-15% nhu cầu. Chính vì vậy Bệnh viện đã chủ trương tăng tối đa khả năng ghép gan cho bệnh nhân, trong đó giao cho Trung tâm ghép tạng nghiên cứu triển khai kỹ thuật chia gan để ghép.
Ca ghép đa tạng này bệnh viện cùng lúc chia làm 6 ê kíp trên 6 bàn mổ. Kỹ thuật chia gan để ghép là kỹ thuật rất khó, cùng lúc phải có 3 kíp phẫu thuật, đòi hỏi bác sĩ phải thuần thục cả 3 kỹ thuật và không phải trung tâm ghép tạng nào cũng làm được 3 việc một lúc.
 |
| Gan được lấy ra ngoài để chia làm hai |
Để chuẩn bị cho ca phẫu thuật, bệnh viện đã huy động các chuyên gia đầu ngành từ nhiều chuyên khoa: phẫu thuật ghép tạng, phẫu thuật tim mạch, phẫu thuật vi phẫu, gây mê hồi sức, chẩn đoán hình ảnh, các labo xét nghiệm…
Theo GS Trần Bình Giang, ngoài chuyên môn của bác sĩ, vai trò của các trang thiết bị hiện tại là không thể thiếu, đã góp phần tạo nên thành công của ca ghép đa tạng. Hiện sức khỏe của bệnh nhân ghép tim và thận đều hồi phục rất tốt.
Theo các bác sĩ, một lá gan nếu cho một người thì rất phí, người lớn không cần dùng hết một lá gan vì sau khi ghép, gan vào cơ thể lại phát triển.
TS Nguyễn Phạm Anh Hoa, Trưởng Khoa Gan Mật, Bệnh viện Nhi Trung ương cho biết, nhu cầu ghép gan của bệnh nhi hiện rất lớn, thành công của kỹ thuật chia gan để ghép đã mở ra cơ hội sống rất cho nhiều bệnh nhi teo mật.
Hiện ở Bệnh viện Nhi Trung ương, phẫu thuật cho 70-80 ca teo mật bẩm sinh mỗi năm, nhưng khi trưởng thành, hơn ½ số này phải ghép gan. Trước đây, cách duy nhất là lấy gan từ người cho sống. Nay có kỹ thuật chia gan từ người chết não, đây là cánh cửa sống cho nhiều bệnh nhi.
