Bé trai được cứu sống ngoạn mục từ kỹ thuật đặc biệt
- Kỳ tích cứu sống bệnh nhân bị ngừng tim trong ngày Tết1
- Du khách Úc được cứu sống sau khi tự tử tại ga quốc tế sân bay Tân Sơn Nhất
- 30 ngày lọc máu cứu sống bệnh nhi sốt xuất huyết nặng, suy đa cơ quan
Khi được chuyển vào BV Chợ Rẫy ngày 6- 2, cháu đã trong tình trạng ói, ộc ra máu. Mỗi lần lượng máu ra từ 0,5 tới 1 lít, và phải truyền máu liên tục.
Với sự phối hợp ăn ý và mục tiêu cao nhất là cứu sống bằng được bệnh nhân, việc ứng dụng kỹ thuật can thiệp nội mạch – DSA (chụp mạch máu xoá nền) đã cứu sống cháu Phúc được coi là ca bệnh rất hiếm gặp trong Y văn.
Trao đổi với BS Hoàng Bá Dũng - Trưởng khoa Tai-mũi-họng BV Chợ Rẫy ngày 24- 2, BS cho biết : “Trước đó, cứ 5 h sáng, bệnh nhân Phúc lại lên cơn đau bụng và ộc ra lượng máu cả lít. Nếu không xử trí nhanh, bệnh nhân sẽ nhanh chóng bị ngạt thở và cầm chắc tử vong. Ngoài việc truyền máu cho bệnh nhân, theo chỉ đạo của lãnh đạo BV Chợ Rẫy, các khoa phải cùng phối hợp, hội chẩn để cứu sống bệnh nhân”.
 |
 |
| Ê kíp các BS Chợ Rẫy tham gia trong ca can thiệp cứu sống bệnh nhân Nguyễn Trọng Phúc. |
Tuy nhiên, theo BS Dũng, việc chẩn đoán rất khó khăn. Máu từ dạ dày do chấn thương vụ TNGT chảy ra hay từ vùng mũi, đó là những tình huống lúc đầu nghĩ tới.
Tuy nhiên khi nội soi dạ dày không thấy tổn thương, chụp DSA lần đầu cũng chỉ thấy có dấu hiệu bị tắc một động mạch. Ê kíp các BS quyết định hội chẩn lần thứ 2 với sự phối hợp của BS Tai mũi họng, Ngoại thần kinh, chẩn đoán hình ảnh … mà PGS-TS Trần Minh Trường, Phó GĐ BV trực tiếp chỉ huy.
Nói về quá trình hội chẩn, PGS-TS Trần Minh Trường phân tích : “Trong lần 2 hội chẩn Liên Chuyên khoa, chúng tôi đã nghĩ tới hướng bệnh nhân bị tổn thương một động mạch lớn trên sàn sọ. Tuy nhiên, tình trạng bệnh nhân này cũng rất giống với những ca mà đã gặp trước đó, là với tổn thương động mạch lớn vùng sàn sọ rất khó phát hiện vị trí tổn thương, mà thường phải chụp DSA lần 2 mới tìm thấy.
Mạch máu động mạch cảnh nghi ngờ bị tổn thương cũng đã được tính tới. Trong đó, nguy cơ cao nhất sẽ gây tử vong cho bệnh nhân. Ê kíp đã lên phương án, nếu chụp lại DSA, tìm được tổn thương sẽ xử lý luôn ; nếu không tìm được qua chụp DSA, sẽ đưa bệnh nhân lên phòng mổ ngay và tìm thấy tổn thương ở đâu sẽ đốt, cầm máu ngay chỗ đó”.
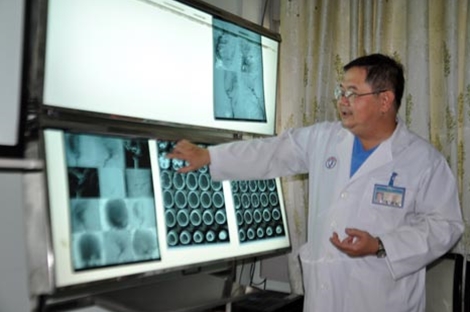 |
| PGS-TS Trần Minh Trường phân tích trên phim chụp Citi –Scaner tình trạng bệnh lý của bệnh nhân Phúc. |
Được biết, ê kíp các BS cũng đã tính tới 3 tình huống “tai biến” sẽ xảy ra với bệnh nhân trong quá trình xử lý can thiệp nội mạch DSA, đó là: Tử vong ngay trên bàn mổ, tai biến liệt nửa người và cả tình huống bị mù mắt. Một vấn đề không kém phần nan giải nữa, thực hiện một kỹ thuật cao như vậy kèm theo sẽ là chi phí tốn kém mà gia đình cháu Phúc lại nghèo và không có BHYT. Đơn vị Y xã hội ( hỗ trợ cho các trường hợp bệnh nhân khó khăn) của BV Chợ Rẫy cũng đã được mời vào cuộc.
Ngoài ra, kết quả chụp DSA lần 2 đã phát hiện vị trí dò rỉ của mạch máu nhưng vị trí tổn thương lại nằm trúng ngay một nhánh của động mạch não trước. Một tổn thương vô cùng hiếm gặp (chỉ chiếm 0,14% trong ghi nhận Y văn). Do đó, riêng chi phí cho can thiệp “chữa trị” vết dò, rỉ này sẽ tốn khoảng 50 triệu đồng.
 |
| Chiều 24-2, cháu Phúc đã được xuất viện, khoẻ mạnh. |
Trưởng phòng Y xã hội của BV là kỹ sư Lê Minh Hiển kể : “Khi chúng tôi còn đang “cân nhắc” thì đúng 12h5 trưa ngày 7- 2, chúng tôi đã nhận được cuộc điện thoại từ PGS .TS Trần Minh Trường cho biết, lãnh đạo BV đã đồng ý “chi” cho ca can thiệp, chúng tôi hoàn toàn vững tâm”.
Trở lại vấn đề kỹ thuật áp dụng trong ca can thiệp DSA trên, PGS TS Minh Trường cho biết: DSA là một kỹ thuật cao. Chi phí riêng chụp DSA đã vào khoảng gần 10 triệu đồng/lần chụp. Tuy nhiên, tại BV Chợ Rẫy, để cứu sống được những ca bị tổn thương mạch máu não khó phát hiện như bệnh nhân trên, BV Chợ Rẫy đã có một qui định riêng áp dụng là bệnh nhân cứ có tổn thương chảy máu vùng mũi khẩn cấp sẽ cho chụp DSA lần 2.
Qui định này đã có khoảng 7-8 năm nay và đã cứu sống được không ít bệnh nhân. Dù với chi phí chụp DSA, nhiều bệnh nhân không có tiền thực hiện nhưng vì đặt mục tiêu cứu sống bệnh nhân lên trên hết, nên qui định này vẫn được duy trì tại BV Chợ Rẫy.
